2. OPIEKA MEDYCZNA.
Opiekę medyczną nad kobietą w ciąży sprawuje lekarz położnik-ginekolog i położna. Celem tej opieki jest podjęcie działań promocyjnych, profilaktycznych i leczniczych zmierzających do:
- ochrony zdrowia matki i dziecka;
- monitorowania prawidłowości przebiegu ciąży, wczesnego wykrycia powikłań i ich leczenia;
- poprawy samopoczucia kobiety, stałego podnoszenia jej własnego wizerunku i dbałości o siebie;
- rozwoju cech rodzicielskich.
Zmiany, jakie dokonały się w ostatnich latach w systemie ochrony zdrowia w Polsce, rozszerzyły wprawdzie możliwości wyboru formy opieki w czasie ciąży, lecz wiąże się to jednak (poza społeczną służbą zdrowia) z pewną odpłatnością. Stąd wybierając jedną z nich, a nawet konkretnego lekarza, małżonkowie muszą brać pod uwagę także ten aspekt i odpowiedzieć sobie na pytanie: czy będzie nas stać na taką liczbę wizyt, jaka będzie potrzebna? Korzystnie jest bowiem, aby w czasie całej ciąży być pod opieką tej samej osoby.
2.1. Pierwsza wizyta u lekarza
Pierwsza wizyta profilaktyczna powinna odbyć się najwcześniej w 6 tygodniu ciąży, tj. gdy po raz drugi, u dotychczas regularnie miesiączkującej kobiety, nie wystąpiło krwawienie. Obserwując swój organizm i prowadząc systematyczną rejestrację zmian zachodzących w cyklu miesiączkowym dość szybko można zorientować się (podejrzewać), że zaistniała ciąża, np. w przypadku pomiaru podstawowej ciepłoty ciała, gdy jej podwyższenie utrzymuje się dłużej niż 16 dni. Rozpoznanie wcześniejszej ciąży jest możliwe dzięki stosowanym testom biochemicznym. Natomiast wykonywanie badań ultrasonograficznych (USG) tylko w tym celu nie wskazane.
Z zupełnie niezrozumiałych przyczyn istnieje wśród niektórych kobiet przekonanie, że na pierwszą wizytę najlepiej jest zgłosić się dopiero w drugiej połowie ciąży, gdyż wtedy nie będą już badane przez pochwę. Oczywiście jest to nieprawda! Zawsze, gdy ciężarna zgłasza się po raz pierwszy, ma wykonane takie badanie, ponieważ lekarz musi ocenić stan narządu rodnego (między innymi szyjkę macicy),czego przez powłoki brzuszne uczynić nie może. Ponadto założenie wzierników do pochwy umożliwia także pobranie materiału do badań laboratoryjnych. Wykonanie takich badań jak ocena czystości pochwy i rozmaz cytohormonalny służy wczesnemu rozpoznaniu i leczeniu zaburzeń przebiegu ciąży, natomiast rozmaz cytologiczny wykryciu zmian chorobowych szyjki macicy. W przypadku odłożenia w czasie tej wizyty, istnieje niebezpieczeństwo niezauważenia przez ciężarną objawów zagrożenia , co w konsekwencji może doprowadzić do poronienia czy porodu przedwczesnego.
Zgodnie z wytycznymi Krajowego Zespołu Konsultanta Medycznego w Dziedzinie Położnictwa i Ginekologii w czasie całej ciąży o prawidłowym przebiegu, badania lekarskie powinny odbywać się:
- do 32 tygodnia ciąży - co 4 tygodnie,
- pomiędzy 32 a 36 tygodniem ciąży - co 2 tygodnie,
- powyżej 36 tygodnia ciąży - co 1 tydzień.
Termin następnej wizyty każdorazowo określa lekarz, wpisując go do "Karty przebiegu ciąży". W interesie ciężarnej jest systematyczne zgłaszanie się, niezależnie od samopoczucia. W przypadku choroby matki lub pojawienia się powikłań ciążowych wizyt jest znacznie więcej.
Pierwsza wizyta profilaktyczna zazwyczaj rozpoczyna się od zebrania wywiadu, który dotyczy:
- danych osobowych, w tym wieku i wykształcenia obojga małżonków, warunków mieszkaniowych i ma-terialnych, charakteru pracy zawodowej i narażenia na działanie czynników szkodliwych dla zdrowia (np. napromieniowania, hałasu, zapylenia, różnego rodzaju środków chemicznych, wysokiej temperatury, wilgotności, zimna, wibracji itp.);
- dotychczas przebytych przez kobietę chorób i operacji (wszystkich, a nie tylko w obrębie narządu rodnego);
- przeszłości położniczo-ginekologicznej, tj. charakterystyki cyklu miesiączkowego, liczby i przebiegu przebytych w przeszłości ciąż, porodów i poronień, liczby urodzonych dzieci (żyjących, zmarłych, w jakim wieku i dlaczego), leczenia bezdzietności małżeńskiej, stosowania antykoncepcji - jakiej itp.;
- zaobserwowanych przez kobietę zmian, które pozwalają jej przypuszczać, że jest w ciąży, np. zatrzymanie miesiączki (w tym data ostatniej, zwykłej miesiączki), występowanie nudności, wymiotów, zmiana apetytu, częstsze niż zwykle oddawanie moczu, powiększenie się gruczołów piersiowych.
Zadawane w czasie wywiadu kobiecie pytania mają na celu wstępną ocenę stanu jej zdrowia, faktu zaistnienia i czasu trwania aktualnej ciąży oraz wyłonienie czynników, które mogłyby mieć niekorzystny wpływ na rozwój płodu, a także na zaostrzenie się, wcześniej istniejącego u matki, procesu chorobowego. Stąd ważne jest, aby udzielane lekarzowi i położnej informacje były pełne, bowiem może to mieć istotne znaczenie dla ukierunkowania podejmowanej opieki.
Dokładniejszej oceny stanu zdrowia kobiety dokonuje się w oparciu o oglądanie całego jej ciała, skóry, określenie typu budowy i owłosienia oraz ocenę wydolności układu oddechowego, krążenia i pokarmowego. Nieodzownym jest też pomiar ciężaru ciała, ciśnienia tętniczego krwi, tętna i ciepłoty.
Badanie położnicze wykonuje się w odpowiednim ułożeniu kobiety na stole (fotelu) ginekologicznym, przy czym wcześniej powinna ona oddać mocz i podmyć się. Składa się ono z badania :
- zewnętrznego, tj. oglądania sromu, krocza, przedsionka pochwy, a po założeniu wzierników także pochwy i szyjki macicy;
- wewnętrznego (palpacyjnego przez pochwę), dzięki czemu można określić położenie, kształt i wielkość macicy oraz stan części pochwowej szyjki macicy.
Każda kobieta, której lekarz potwierdził fakt zaistnienia ciąży, jest ciekawa kiedy urodzi dziecko. Stąd, między innymi, już podczas pierwszej wizyty oblicza się (najczęściej w oparciu o datę ostatniej, zwykłej miesiączki i przyjętą w położnictwie regułę Neagelego) przypuszczalny termin porodu.
Schemat obliczeń dla cyklów 28 dniowych
Do pierwszego dnia ostatniej miesiączki dodać 7 dni, odjąć 3 miesiące i dodać rok.
Przykład: ostatnia miesiączka 10.05.95r + 7 dni = 17.05.95r - 3 miesiące = 17.02.95r + 1 rok = 17.02.96r.
Schemat obliczeń dla cyklów dłuższych lub krótszych niż 28 dni
W przypadku gdy cykle są dłuższe należy w taki sam sposób, jak przy 28 dniowych, wyliczyć przypuszczalny termin, a następnie dodać różnicę między czasem ich trwania a 28.
Przykład: gdy trwają 32 dni trzeba wykonać ziałanie 32-28=4 i dodać wynik do wcześniej wyliczonej daty, czyli gdyby to był, jak w poprzednim przykładzie, 17.02.96r + 4 dni = 21.02.96r.
Gdy cykle są krótsze należy od daty wyliczonego, jak przy 28 dniowych, terminu porodu odjąć różnicę między 28 a ich długością.
Przykład: przy cyklach 24 dniowych wykonać działanie 28-24=4, a następnie (znowu korzystając z pierwszego przykładu) 17.02.96r - 4 dni = 13.02.96r.
Niektóre kobiety, tzn. te które prowadzą samoobserwację zmian zachodzących w cyklu miesiączkowym, potrafią określić dzień zapłodnienia (owulacji). Wówczas, aby obliczyć przypuszczalny termin porodu, do podanej przez nich daty, dodaje się 38 tygodni.
Do w żaden sposób wyliczonego terminu porodu nie można jednak przywiązywać zbyt dużej wagi. Jest to bowiem data orientacyjna, od której mogą być odchylenia (w jedną i w drugą stronę) nawet 10-14 dni.
Na zakończenie tej wizyty ciężarna (dobrze byłoby, gdyby mogło to być w obecności męża) otrzymuje wskazówki odnośnie trybu życia i higieny tego okresu oraz "Kartę przebiegu ciąży" i skierowania na badania laboratoryjne. "Karta przebiegu ciąży" jest bardzo ważnym dokumentem, który należy nosić przy sobie. Zdarzają się przecież nieprzewidziane sytuacje (np. wypadek, nagłe odpłynięcie wód płodowych czy pojawienie się krwawienia z dróg rodnych), w których zostaje ona przewieziona do szpitala wprost z ulicy czy z zakładu pracy, a wówczas informacje tam zawarte mogą okazać się niezmiernie przydatne.
2.2. Wizyty w ciąży zaawansowanej
Każda wizyta zaczyna się od wywiadu dotyczącego samopoczucia kobiety ciężarnej oraz zmian, jakie u siebie ostatnio (tj. od ostatniej wizyty) zaobserwowała. Bardzo ważne jest pytanie o odczuwanie ruchów płodu, w tym o datę kiedy to było po raz pierwszy, jaka jest ich intensywność i częstość. Ponadto czy nie pojawiło się krwawienie z dróg rodnych, wzmożone napięcie i skurcze macicy, bóle w podbrzuszu, a także dolegliwości ze strony innych układów. Pod koniec ciąży pytania lekarza (położnej) dotyczą też czasu obniżenia się dna macicy (kobiety określają to jako opadnięcie lub obniżenie brzucha) oraz pojawienia się nieregularnych skurczów macicy, tzw. skurczów przepowiadających.
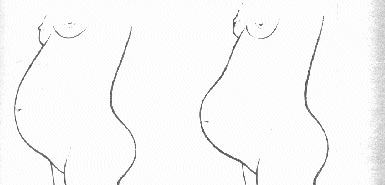
Rycina 1.
Kształt brzucha przed obniżeniem i po obniżeniu się dna macicy
-
Badanie ciężarnej podczas tych wizyt obejmuje ocenę:
- miednicy kostnej;
- wielkości i kształtu brzucha;
- gruczołów i brodawek sutkowych;
- stanu skóry, w tym występowania rozstępów i przebarwień,
- stanu kończyn dolnych - pojawienia się obrzęków i żylaków;
- czynności serca płodu;
- ciężaru ciała, tętna i ciśnienia tętniczego krwi matki.
Częstość wykonywania badania położniczego wewnętrznego (przez pochwę) uzależniona jest od przebiegu ciąży, zgłaszanych dolegliwości i samopoczucia ciężarnej, a także od przyjętego przez danego lekarza modelu opieki. Są lekarze, którzy czynią to podczas każdej wizyty, inni tylko czasami, a jeszcze inni tylko pod koniec ciąży. Wszyscy natomiast badają kobietę przez pochwę w przypadku wystąpienia jakichkolwiek nieprawidłowości w przebiegu ciąży. Jednakże przy łożysku przodującym w gabinecie lekarskim poza szpitalem nie powinna być badana. Chyba że tylko po to, aby ustalić tok dalszego postępowania.
Niezależnie od ustalonego harmonogramu wizyt kontrolnych kobieta powinna bezzwłocznie zgłosić się do lekarza w przypadku, gdy pojawi się:
- krwawienie lub plamienie z dróg rodnych;
- stały ból brzucha lub bolesne odczuwanie skurczów;
- zwiększona ilość płynnej wydzieliny z pochwy;
- stały, silny ból głowy;
- zaburzenia widzenia, np. zła ostrość, mroczki;
- obrzęki, które nie znikają po wypoczynku nocnym;
- ból i zwiększona częstość oddawania moczu;
- wzrost ciepłoty ciała powyżej 37,5oC;
- nie odczuwanie ruchów płodu przez ostatnie 6-8 godzin.
2. 3. Inne badania w okresie ciąży
Oprócz wyżej wspomnianych już badań (oceny czystości pochwy, rozmazu cytohormonalnego i cytoonkologicznego) w ciąży wykonywane są:
- grupa krwi i czynnik Rh;
- odczyny kiłowe (WR) - na początku ciąży i pod koniec jej trwania;
- morfologia krwi i hematokryt - co miesiąc;
- ogólne badanie moczu - co miesiąc;
- poziom glukozy we krwi - w pierwszym trymestrze;
- USG - między 18-22 tygodniem ciąży;
- test obciążenia glukozą - między 24-28 tygodniem ciąży;
- obecność antygenu HBs w III trymestrze;
- Inne specjalistyczne badania, podyktowane stanem zdrowia kobiety i/lub prze biegiem ciąży, a także aktualnymi możliwościami służby zdrowia na danym terenie.
2. 4. Ważne daty
Każda kobieta powinna zanotować:
- Datę ostatniej, zwykłej miesiączki, ewentualnie datę owulacji czy stosunku koncepcyjnego.
- Datę odczucia pierwszych ruchów płodu. Pierwiastki (kobiety będące w ciąży po raz pierwszy) najczęściej zaczynają odczuwać je w 20. tygodniu, a wieloródki (czyli te, które już kiedyś były w tym stanie) w 18.
- Datę pojawienia się tzw. skurczów przepowiadających, które zazwyczaj występują 2-3 tygodnie przed porodem. Charakterystyczną cechą ich jest nieregularność, czyli różnie długo trwające przerwy między nimi. Ustępują po kilku lub kilkunastu godzinach, a tylko u niektórych kobiet mogą zmienić się w skurcze porodowe.
- Datę obniżenia się dna macicy. Dzieje się to na 3-4 tygodnie przed porodem. Towarzyszą temu lekkie skurcze macicy, łatwiejsze niż wcześniej oddychanie, zmniejszony ucisk na żołądek (kobieta może więcej zjeść) oraz częstsze oddawanie moczu.