WSTĘP
Każdy współczesny człowiek powinien poznać podstawowe funkcje swojego organizmu oraz fizjologiczne przemiany w nim dokonujące się. Dotyczy to także spraw rozrodu. Wiedza ta jest mu niezbędna dla zachowania zdrowia własnego i mającego urodzić się potomstwa, pomaga unikać błędów w życiu codziennym oraz racjonalnie korzystać z opieki medycznej.
Zaistnienie ciąży, to nowy etap w życiu małżeństwa. Słuchając uważnie wypowiedzi ludzi (zwłaszcza młodych), bez trudu można się przekonać, jak wiele obaw i niepewności wiąże się z okresem ciąży, oczekiwaniem na narodziny dziecka i perspektywą opieki nad bezradnym noworodkiem i niemowlęciem.
Niniejsze opracowanie ma na celu wzbogacenie wiedzy małżonków na te tematy, wyjaśnienie pewnych wątpliwości oraz zachęcenie do zmiany niektórych dotychczasowych przyzwyczajeń czy upodobań. Zamieszczone na końcu piśmiennictwo, które zdaniem autorki warto przeczytać, będzie w tym także pomocne.
Zamieszkując wspólnie z rodzicami lub innymi bliskimi dobrze jest, aby i oni bliżej zainteresowali się tą problematyką. Pomoże to lepiej rozumieć niektóre zachowania kobiety, ułatwi porozumiewanie się, ustrzeże przed konfliktami, a przez to korzystnie wpłynie na układ stosunków rodzinnych. W trudnych sytuacjach życiowych, których nie można uniknąć, pozwoli ochronić kobietę ciężarną przed ich skutkami, co z pewnością nie pozostanie bez wpływu na rozwijający się w niej młody organizm.
1. SPRÓBUJMY ZROZUMIEĆ TEN OKRES
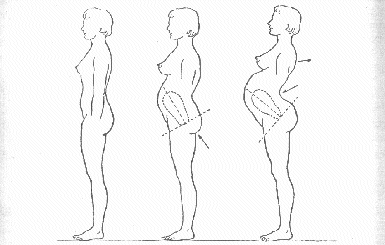
Zaistnienie ciąży rozpoczyna szczególny okres w życiu każdej kobiety, który wiąże się z wieloma zmianami podporządkowującymi jej organizm potrzebom płodu. Z uwagi na to okres ciąży (a zwłaszcza pierwsze trzy miesiące) jest dla niej trudny nie tylko pod względem fizycznym, lecz także psychologicznym. Stąd często nazywany jest on okresem dyskomfortu psychicznego.
Zmiany przystosowawcze dokonują się u każdej kobiety inaczej i są uwarunkowane wieloma czynnikami, między innymi jej wiekiem, sytuacją rodzinną, materialną, mieszkaniową, stanem cywilnym, stosunkiem partnera do ciąży, faktem jej zaplanowania itp. Najsilniejszy kryzys i jego pozytywne, bądź negatywne skutki zarysowują się w pierwszej ciąży. Kobieta wówczas znajduje się w zupełnie nowej dla niej sytuacji życiowej - jest już matką, której roli musi się jeszcze nauczyć, a także dokonać zmian w hierarchii wartości oraz przejść z myślenia w kategoriach "ja" na "my".
Z medycznego punktu widzenia, podobnie jak i z psychologicznego, ciążę dzieli się na trzy trymestry.
I trymestr charakteryzuje się dość "burzliwymi" zmianami w organizmie kobiety. Dziecko (w początkowej fazie zarodek, a następnie płód) rośnie bardzo szybko. Wystarczy sobie wyobrazić, że z połączenia dwóch niewidzialnych gołym okiem komórek (jaja i plemnika) osiąga pod koniec tego trymestru długość około 8-10 cm i masę ciała 15-20 g. U matki mogą w tym czasie występować takie niedogodności jak: nudności, wymioty, bóle głowy, zaburzenia łaknienia, szybsze niż zwykle męczenie się, zmienność nastroju, niechęć do kontaktów towarzyskich, strach o to co się z nią dzieje, zwiększona koncentracja uwagi na sobie i własnym samopoczuciu. Często ciężarna jest też bardziej niż zwykle nerwowa, pobudliwa oraz zdarza się, że płacze bez powodu. Są to objawy wynikające z przystosowywania się organizmu kobiety do zaistniałej sytuacji, a ich rodzaj i nasilenie uzależnione jest, w dużej mierze, od osobniczej wrażliwości, dojrzałości i zrównoważenia emocjonalnego przed ciążą.
Wielu kobietom towarzyszy radość wynikająca z macierzyństwa, a zarazem lęk i obawa o to co je czeka, co może im się zdarzyć i o to co jest im nieznane. Ten swojego rodzaju kryzys należy traktować jako normę. Jednakże kobieta w tym czasie potrzebuje bardziej niż kiedykolwiek zrozumienia i wsparcia ze strony najbliższych, tj. męża, rodziny, przyjaciół.
II trymestr to okres, w którym pojawiają się ruchy płodu, a podczas każdej wizyty u lekarza matka może (dzięki elektronicznej aparaturze) usłyszeć pracę serca jej dziecka. Większość dolegliwości adaptacyjnych już minęła, nastąpiło emocjonalne przystosowanie i uspokojenie. Wprawdzie w sposób zauważalny zmienia się sylwetka kobiety, ale to może, powinno i budzić u niej poczucie dumy, radości i normalności. Tylko nieliczne odnoszą się do swojego wyglądu w tym czasie negatywnie, upatrując w nim zmniejszenia atrakcyjności fizycznej dla innych, między innymi dla męża.
Pod koniec II trymestru dziecko ma około 25-30 cm długości i waży już 700-800 g. Układy i narządy wewnętrzne w niektórych przypadkach są na tyle rozwinięte, że dzięki opiece i specjalnym technikom medycznym, zdolne jest do życia poza macicą.
W tym czasie rozwoju prenatalnego (przedurodzeniowego) dziecka kobieta coraz bardziej czuje się matką. Jej uwaga częściej koncentruje się na dziecku niż na sobie. Stąd wszelkie informacje (uzyskane od położnej lub lekarza) na temat przebiegu ciąży, słuchanie tętna płodu czy zobaczenie go na obrazie ultrasonograficznym, są dla niej bardzo ważne, gdyż wzbogacają jej przeżycia macierzyńskie. Zazwyczaj wtedy rozpoczynają się pierwsze zakupy dla nowego członka rodziny, a także nawiązywanie z nim kontaktu (np. rozmowa, głaskanie brzucha czy kołysanie się).
W III trymestrze następuje dalszy rozwój narządów i układów wewnętrznych dziecka. Dzięki coraz większej tkance tłuszczowej (podskórnej) staje się ono ładniejsze, skóra bardziej wygładzona, a rodząc się pod koniec tego okresu osiąga masę ciała ok. 3 kg i długość ok. 50 cm. Organizm matki przygotowuje się w tym czasie do porodu - mięśnie macicy, pochwy i miednicy stają się bardziej niż wcześniej rozpulchnione i rozciągliwe. Kobieta dostrzega, że macica okresowo twardnieje, czyli kurczy się, ale fala skurczu przebiega od dołu ku górze, czyli odwrotnie jak podczas porodu. Niekiedy może to być odpowiedź na niewłaściwe zachowanie się ciężarnej (np. pośpiech, zdenerwowanie), lecz przede wszystkim należy to interpretować (pod warunkiem, że nie towarzyszy temu ból) jako ćwiczenia przygotowujące, trenujące macicę do porodu.
W tym trymestrze mogą pojawić się u matki różnego rodzaju dolegliwości (bóle w okolicy krzyżowej, szybkie męczenie się, kurcze łydek, trudności w oddychaniu itp.), które związane są ze znacznym powiększeniem się brzucha i piersi. Jedne kobiety są spowolniałe i bardzo źle znoszą ten okres, inne nie przywiązują do tego zbyt wielkiej wagi (traktując to jako fizjologię), są bardzo żywotne i szczęśliwe. Niezależnie od samopoczucia ich myśli jeszcze bardziej koncentrują się na dziecku, a także na czekającym je porodzie. Zainteresowanie życiem towarzyskim i zawodowym zazwyczaj maleje, wzrasta natomiast potrzeba czułości i wyrozumiałości ze strony najbliższych.
Jakkolwiek zdarzają się kobiety skłonne traktować ciążę jako chorobę, to jest to przecież okres normy fizjologicznej, pewien fizjologiczny etap w ich życiu. W związku z tym należy sobie uświadomić, że zachodzące w czasie ciąży zmiany neurohormonalne mogą przyczynić się do akceptacji ciąży i pozytywnego stosunku do dziecka, bądź sytuacji odwrotnej. Przesłanki psychologiczne natomiast mogą wpłynąć też na ilość i jakość pewnych symptomów (np. wymiotów) oraz na subiektywne samopoczucie ciężarnej.
Doświadczenia kliniczne dowodzą, że kobiety, które zaplanowały ciążę, łatwiej i szybciej akceptują ją, a tym samym jej przebieg jest dla nich, częściej niż dla innych, źródłem bogatych przeżyć macierzyńskich. Nie jest to jednak regułą. Niektóre ciężarne, nawet te które przez wiele lat leczyły się z powodu bezdzietności małżeńskiej, traktują ten okres jedynie w kategoriach trudności i niedogodności (z powodu, np. konieczności zmiany stylu życia, zaniechania nauki czy pracy zawodowej), a dopiero po porodzie są szczęśliwe i zadowolone.
2. OPIEKA MEDYCZNA.
Opiekę medyczną nad kobietą w ciąży sprawuje lekarz położnik-ginekolog i położna. Celem tej opieki jest podjęcie działań promocyjnych, profilaktycznych i leczniczych zmierzających do:
- ochrony zdrowia matki i dziecka;
- monitorowania prawidłowości przebiegu ciąży, wczesnego wykrycia powikłań i ich leczenia;
- poprawy samopoczucia kobiety, stałego podnoszenia jej własnego wizerunku i dbałości o siebie;
- rozwoju cech rodzicielskich.
Zmiany, jakie dokonały się w ostatnich latach w systemie ochrony zdrowia w Polsce, rozszerzyły wprawdzie możliwości wyboru formy opieki w czasie ciąży, lecz wiąże się to jednak (poza społeczną służbą zdrowia) z pewną odpłatnością. Stąd wybierając jedną z nich, a nawet konkretnego lekarza, małżonkowie muszą brać pod uwagę także ten aspekt i odpowiedzieć sobie na pytanie: czy będzie nas stać na taką liczbę wizyt, jaka będzie potrzebna? Korzystnie jest bowiem, aby w czasie całej ciąży być pod opieką tej samej osoby.
2.1. Pierwsza wizyta u lekarza
Pierwsza wizyta profilaktyczna powinna odbyć się najwcześniej w 6 tygodniu ciąży, tj. gdy po raz drugi, u dotychczas regularnie miesiączkującej kobiety, nie wystąpiło krwawienie. Obserwując swój organizm i prowadząc systematyczną rejestrację zmian zachodzących w cyklu miesiączkowym dość szybko można zorientować się (podejrzewać), że zaistniała ciąża, np. w przypadku pomiaru podstawowej ciepłoty ciała, gdy jej podwyższenie utrzymuje się dłużej niż 16 dni. Rozpoznanie wcześniejszej ciąży jest możliwe dzięki stosowanym testom biochemicznym. Natomiast wykonywanie badań ultrasonograficznych (USG) tylko w tym celu nie wskazane.
Z zupełnie niezrozumiałych przyczyn istnieje wśród niektórych kobiet przekonanie, że na pierwszą wizytę najlepiej jest zgłosić się dopiero w drugiej połowie ciąży, gdyż wtedy nie będą już badane przez pochwę. Oczywiście jest to nieprawda! Zawsze, gdy ciężarna zgłasza się po raz pierwszy, ma wykonane takie badanie, ponieważ lekarz musi ocenić stan narządu rodnego (między innymi szyjkę macicy),czego przez powłoki brzuszne uczynić nie może. Ponadto założenie wzierników do pochwy umożliwia także pobranie materiału do badań laboratoryjnych. Wykonanie takich badań jak ocena czystości pochwy i rozmaz cytohormonalny służy wczesnemu rozpoznaniu i leczeniu zaburzeń przebiegu ciąży, natomiast rozmaz cytologiczny wykryciu zmian chorobowych szyjki macicy. W przypadku odłożenia w czasie tej wizyty, istnieje niebezpieczeństwo niezauważenia przez ciężarną objawów zagrożenia , co w konsekwencji może doprowadzić do poronienia czy porodu przedwczesnego.
Zgodnie z wytycznymi Krajowego Zespołu Konsultanta Medycznego w Dziedzinie Położnictwa i Ginekologii w czasie całej ciąży o prawidłowym przebiegu, badania lekarskie powinny odbywać się:
- do 32 tygodnia ciąży - co 4 tygodnie,
- pomiędzy 32 a 36 tygodniem ciąży - co 2 tygodnie,
- powyżej 36 tygodnia ciąży - co 1 tydzień.
Termin następnej wizyty każdorazowo określa lekarz, wpisując go do "Karty przebiegu ciąży". W interesie ciężarnej jest systematyczne zgłaszanie się, niezależnie od samopoczucia. W przypadku choroby matki lub pojawienia się powikłań ciążowych wizyt jest znacznie więcej.
Pierwsza wizyta profilaktyczna zazwyczaj rozpoczyna się od zebrania wywiadu, który dotyczy:
- danych osobowych, w tym wieku i wykształcenia obojga małżonków, warunków mieszkaniowych i ma-terialnych, charakteru pracy zawodowej i narażenia na działanie czynników szkodliwych dla zdrowia (np. napromieniowania, hałasu, zapylenia, różnego rodzaju środków chemicznych, wysokiej temperatury, wilgotności, zimna, wibracji itp.);
- dotychczas przebytych przez kobietę chorób i operacji (wszystkich, a nie tylko w obrębie narządu rodnego);
- przeszłości położniczo-ginekologicznej, tj. charakterystyki cyklu miesiączkowego, liczby i przebiegu przebytych w przeszłości ciąż, porodów i poronień, liczby urodzonych dzieci (żyjących, zmarłych, w jakim wieku i dlaczego), leczenia bezdzietności małżeńskiej, stosowania antykoncepcji - jakiej itp.;
- zaobserwowanych przez kobietę zmian, które pozwalają jej przypuszczać, że jest w ciąży, np. zatrzymanie miesiączki (w tym data ostatniej, zwykłej miesiączki), występowanie nudności, wymiotów, zmiana apetytu, częstsze niż zwykle oddawanie moczu, powiększenie się gruczołów piersiowych.
Zadawane w czasie wywiadu kobiecie pytania mają na celu wstępną ocenę stanu jej zdrowia, faktu zaistnienia i czasu trwania aktualnej ciąży oraz wyłonienie czynników, które mogłyby mieć niekorzystny wpływ na rozwój płodu, a także na zaostrzenie się, wcześniej istniejącego u matki, procesu chorobowego. Stąd ważne jest, aby udzielane lekarzowi i położnej informacje były pełne, bowiem może to mieć istotne znaczenie dla ukierunkowania podejmowanej opieki.
Dokładniejszej oceny stanu zdrowia kobiety dokonuje się w oparciu o oglądanie całego jej ciała, skóry, określenie typu budowy i owłosienia oraz ocenę wydolności układu oddechowego, krążenia i pokarmowego. Nieodzownym jest też pomiar ciężaru ciała, ciśnienia tętniczego krwi, tętna i ciepłoty.
Badanie położnicze wykonuje się w odpowiednim ułożeniu kobiety na stole (fotelu) ginekologicznym, przy czym wcześniej powinna ona oddać mocz i podmyć się. Składa się ono z badania :
- zewnętrznego, tj. oglądania sromu, krocza, przedsionka pochwy, a po założeniu wzierników także pochwy i szyjki macicy;
- wewnętrznego (palpacyjnego przez pochwę), dzięki czemu można określić położenie, kształt i wielkość macicy oraz stan części pochwowej szyjki macicy.
Każda kobieta, której lekarz potwierdził fakt zaistnienia ciąży, jest ciekawa kiedy urodzi dziecko. Stąd, między innymi, już podczas pierwszej wizyty oblicza się (najczęściej w oparciu o datę ostatniej, zwykłej miesiączki i przyjętą w położnictwie regułę Neagelego) przypuszczalny termin porodu.
Schemat obliczeń dla cyklów 28 dniowych
Do pierwszego dnia ostatniej miesiączki dodać 7 dni, odjąć 3 miesiące i dodać rok.
Przykład: ostatnia miesiączka 10.05.95r + 7 dni = 17.05.95r - 3 miesiące = 17.02.95r + 1 rok = 17.02.96r.
Schemat obliczeń dla cyklów dłuższych lub krótszych niż 28 dni
W przypadku gdy cykle są dłuższe należy w taki sam sposób, jak przy 28 dniowych, wyliczyć przypuszczalny termin, a następnie dodać różnicę między czasem ich trwania a 28.
Przykład: gdy trwają 32 dni trzeba wykonać ziałanie 32-28=4 i dodać wynik do wcześniej wyliczonej daty, czyli gdyby to był, jak w poprzednim przykładzie, 17.02.96r + 4 dni = 21.02.96r.
Gdy cykle są krótsze należy od daty wyliczonego, jak przy 28 dniowych, terminu porodu odjąć różnicę między 28 a ich długością.
Przykład: przy cyklach 24 dniowych wykonać działanie 28-24=4, a następnie (znowu korzystając z pierwszego przykładu) 17.02.96r - 4 dni = 13.02.96r.
Niektóre kobiety, tzn. te które prowadzą samoobserwację zmian zachodzących w cyklu miesiączkowym, potrafią określić dzień zapłodnienia (owulacji). Wówczas, aby obliczyć przypuszczalny termin porodu, do podanej przez nich daty, dodaje się 38 tygodni.
Do w żaden sposób wyliczonego terminu porodu nie można jednak przywiązywać zbyt dużej wagi. Jest to bowiem data orientacyjna, od której mogą być odchylenia (w jedną i w drugą stronę) nawet 10-14 dni.
Na zakończenie tej wizyty ciężarna (dobrze byłoby, gdyby mogło to być w obecności męża) otrzymuje wskazówki odnośnie trybu życia i higieny tego okresu oraz "Kartę przebiegu ciąży" i skierowania na badania laboratoryjne. "Karta przebiegu ciąży" jest bardzo ważnym dokumentem, który należy nosić przy sobie. Zdarzają się przecież nieprzewidziane sytuacje (np. wypadek, nagłe odpłynięcie wód płodowych czy pojawienie się krwawienia z dróg rodnych), w których zostaje ona przewieziona do szpitala wprost z ulicy czy z zakładu pracy, a wówczas informacje tam zawarte mogą okazać się niezmiernie przydatne.
2.2. Wizyty w ciąży zaawansowanej
Każda wizyta zaczyna się od wywiadu dotyczącego samopoczucia kobiety ciężarnej oraz zmian, jakie u siebie ostatnio (tj. od ostatniej wizyty) zaobserwowała. Bardzo ważne jest pytanie o odczuwanie ruchów płodu, w tym o datę kiedy to było po raz pierwszy, jaka jest ich intensywność i częstość. Ponadto czy nie pojawiło się krwawienie z dróg rodnych, wzmożone napięcie i skurcze macicy, bóle w podbrzuszu, a także dolegliwości ze strony innych układów. Pod koniec ciąży pytania lekarza (położnej) dotyczą też czasu obniżenia się dna macicy (kobiety określają to jako opadnięcie lub obniżenie brzucha) oraz pojawienia się nieregularnych skurczów macicy, tzw. skurczów przepowiadających.
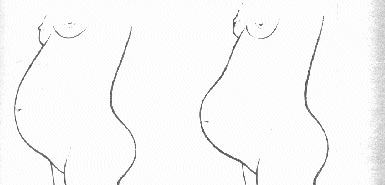
Rycina 1.
Kształt brzucha przed obniżeniem i po obniżeniu się dna macicy
-
Badanie ciężarnej podczas tych wizyt obejmuje ocenę:
- miednicy kostnej;
- wielkości i kształtu brzucha;
- gruczołów i brodawek sutkowych;
- stanu skóry, w tym występowania rozstępów i przebarwień,
- stanu kończyn dolnych - pojawienia się obrzęków i żylaków;
- czynności serca płodu;
- ciężaru ciała, tętna i ciśnienia tętniczego krwi matki.
Częstość wykonywania badania położniczego wewnętrznego (przez pochwę) uzależniona jest od przebiegu ciąży, zgłaszanych dolegliwości i samopoczucia ciężarnej, a także od przyjętego przez danego lekarza modelu opieki. Są lekarze, którzy czynią to podczas każdej wizyty, inni tylko czasami, a jeszcze inni tylko pod koniec ciąży. Wszyscy natomiast badają kobietę przez pochwę w przypadku wystąpienia jakichkolwiek nieprawidłowości w przebiegu ciąży. Jednakże przy łożysku przodującym w gabinecie lekarskim poza szpitalem nie powinna być badana. Chyba że tylko po to, aby ustalić tok dalszego postępowania.
Niezależnie od ustalonego harmonogramu wizyt kontrolnych kobieta powinna bezzwłocznie zgłosić się do lekarza w przypadku, gdy pojawi się:
- krwawienie lub plamienie z dróg rodnych;
- stały ból brzucha lub bolesne odczuwanie skurczów;
- zwiększona ilość płynnej wydzieliny z pochwy;
- stały, silny ból głowy;
- zaburzenia widzenia, np. zła ostrość, mroczki;
- obrzęki, które nie znikają po wypoczynku nocnym;
- ból i zwiększona częstość oddawania moczu;
- wzrost ciepłoty ciała powyżej 37,5oC;
- nie odczuwanie ruchów płodu przez ostatnie 6-8 godzin.
2. 3. Inne badania w okresie ciąży
Oprócz wyżej wspomnianych już badań (oceny czystości pochwy, rozmazu cytohormonalnego i cytoonkologicznego) w ciąży wykonywane są:
- grupa krwi i czynnik Rh;
- odczyny kiłowe (WR) - na początku ciąży i pod koniec jej trwania;
- morfologia krwi i hematokryt - co miesiąc;
- ogólne badanie moczu - co miesiąc;
- poziom glukozy we krwi - w pierwszym trymestrze;
- USG - między 18-22 tygodniem ciąży;
- test obciążenia glukozą - między 24-28 tygodniem ciąży;
- obecność antygenu HBs w III trymestrze;
- Inne specjalistyczne badania, podyktowane stanem zdrowia kobiety i/lub prze biegiem ciąży, a także aktualnymi możliwościami służby zdrowia na danym terenie.
2. 4. Ważne daty
Każda kobieta powinna zanotować:
- Datę ostatniej, zwykłej miesiączki, ewentualnie datę owulacji czy stosunku koncepcyjnego.
- Datę odczucia pierwszych ruchów płodu. Pierwiastki (kobiety będące w ciąży po raz pierwszy) najczęściej zaczynają odczuwać je w 20. tygodniu, a wieloródki (czyli te, które już kiedyś były w tym stanie) w 18.
- Datę pojawienia się tzw. skurczów przepowiadających, które zazwyczaj występują 2-3 tygodnie przed porodem. Charakterystyczną cechą ich jest nieregularność, czyli różnie długo trwające przerwy między nimi. Ustępują po kilku lub kilkunastu godzinach, a tylko u niektórych kobiet mogą zmienić się w skurcze porodowe.
- Datę obniżenia się dna macicy. Dzieje się to na 3-4 tygodnie przed porodem. Towarzyszą temu lekkie skurcze macicy, łatwiejsze niż wcześniej oddychanie, zmniejszony ucisk na żołądek (kobieta może więcej zjeść) oraz częstsze oddawanie moczu.
3. HIGIENA I ŻYWIENIE KOBIETY CIĘŻARNEJ
Warunki oraz styl życia kobiety ciężarnej mogą mieć istotny wpływ na przebieg ciąży, a także na jej zdrowie i mającego urodzić się dziecka. Nie oznacza to jednak, że stan ten wymaga radykalnego przeorganizowania dotychczasowego trybu życia, lecz nieco innego spojrzenia na takie sprawy jak:
Czystość ciała
Zalecane są codzienne kąpiele pod prysznicem lub mycie całego ciała w wannie, bez dłuższego siedzenia w niej, przy czym temperatura wody nie powinna przekraczać 36oC. Do podmywania się (minimum 2 razy dziennie) nie należy używać żadnych środków kosmetycznych, lecz tylko wody z mydłem, zachowując właściwy kierunek mycia - od przodu do tyłu (nigdy odwrotnie), gdyż to zapobiega zanieczyszczaniu pochwy wydalinami z okolicy odbytu. Płukania pochwy w tym czasie są przeciwwskazane.
Piersi i brodawki sutkowe nie wymagają w tym czasie (wbrew wcześniejszym doniesieniom) żadnych, specjalnych zabiegów. Okazało się, że tzw. hartowanie nie przynosi oczekiwanych efektów. Wystarczy jedynie utrzymać je w czystości, a w przypadku płaskich, mało chwytnych lub wciągniętych brodawek zastosować odpowiednie ćwiczenia, np. rozciąganie skóry po obu stronach otoczki, rolowanie brodawki palcami, doprowadzając ją kilka razy dziennie do erekcji lub jeśli małżonkowie to akceptują , wyciąganie poprzez ssanie.
Bardzo ważną sprawą jest dbałość o czystość jamy ustnej. Zalecane jest staranne mycie zębów rano i wieczorem oraz po każdym posiłku, a także korzystanie z nitki dentystycznej. Używana do tego celu szczoteczka powinna być dostatecznie miękka, aby nie powodowała uszkodzenia dziąseł. Dobrze jest zmieniać ją co miesiąc.
Pielęgnowanie włosów i paznokci może przysparzać ciężarnej pewnych problemów. Jeśli włosy zwykle miały tendencję do przetłuszczania się, to teraz może to następować jeszcze szybciej, a gdy były suche, to stają się jeszcze bardziej suche. Czasami pojawia się też nadmierna ich łamliwość i wypadanie. Przyczyna tego nie jest znana. Zaleca się mycie głowy w łagodnych szamponach, tak często jak zachodzi ku temu potrzeba, oraz ostrożne czesanie. Wyraźna poprawa i powrót do stanu wcześniejszego następuje kilka lub kilkanaście tygodni po porodzie.
Paznokcie w okresie ciąży mogą stać się bardziej kruche, pękać, łamać się i/lub rozszczepiać. Stąd korzystnie jest, aby były krótko obcięte, a podczas wykonywania różnorakich prac (np. w ogródku, mycia naczyń, sprzątania) zabezpieczone gumowymi rękawiczkami. Wcieranie oliwki dla dzieci w skórę u podstawy paznokcia często daje poprawę, lecz dopiero po dłuższym okresie takiego postępowania. Lakierowanie paznokci nie jest przeciwwskazane.
Ubranie
Ubranie powinno być luźne, dostosowane do pory roku i temperatury otoczenia. W porze jesienno-zimowej dobrze jest nosić, specjalnie uszyte na ten czas, spodnie i dłuższą bluzkę lub tunikę. W wiosenno-letniej natomiast sukienki ciążowe z materiału, który można łatwo i często prać. Bielizna osobista powinna być bawełniana, bowiem rzadziej (niż w przypadku, np. stylonowej czy elastycznej) dochodzi do podrażnień czy odparzeń skóry.
Noszenie zwykłych pasów, podwiązek do pończoch bądź pończoch uciskowych (tzw. samoutrzymujących się) jest niewskazane z uwagi na to, iż utrudniają one (i tak już utrudniony macicą ciężarną) odpływ krwi z kończyn dolnych, a to sprzyja powstawaniu żylaków. Najwłaściwsze są rajstopy z klinem z przodu i z tyłu. Niektóre kobiety ze względu na zbyt słabe mięśnie zmuszone są do noszenia pasa podtrzymującego brzuch, co także umożliwia im noszenie pończoch.
Znaczne powiększenie się biustu wymaga kupna nowego, większego stanika. Nie może on bowiem uciskać piersi, lecz je podtrzymywać. Żeby tak było, to oprócz odpowiednio dużych miseczek, powinien mieć szerokie, mało elastyczne ramiączka i szeroką, przylegającą do pleców część tylną. Taki stanik nie utrudnia rozrostu sutków (co ma ogromne znaczenie dla późniejszej laktacji i karmienia piersią) oraz zapobiega ich deformacji. Trzeba wiedzieć, że jeżeli kobieta nosiła w okresie ciąży i karmienia piersią właściwy stanik, to w późniejszym czasie jej piersi nie odbiegają zbytnio od swojego poprzedniego wyglądu, chociaż nigdy nie wracają do dawnego stanu. Dość często kobiety ciężarne pytają, czy nie powinny w nim także spać? Otóż postępowanie takie jest zasadne w drugiej połowie ciąży, wyłącznie w przypadku gdy piersi są nadmiernie ciężkie i mają tendencję do zwisania.
Stanik, tak jak i inne części bielizny osobistej, należy zmieniać (prać) codziennie. Gdy piersi wydzielają przezroczystą lub żółtawą wydzielinę, zwaną siarą (może to mieć miejsce w drugiej połowie ciąży), dobrze jest wkładać do miseczki biustonosza odrobinę waty, która będzie wchłaniała ją.
Obuwie
Z uwagi na zmieniającą się w czasie ciąży postawę i przesunięcie punktu ciężkości ciała oraz rozluźnienie (pod wpływem hormonów) więzadeł stopy, buty powinny być na stabilnym, niskim obcasie, gdyż ułatwiają utrzymanie równowagi. Najlepiej jest, jeśli obejmują one także nogi w kostce. Zarówno buty wyjściowe, jak i domowe ciapy, powinny mieć obcas jednakowej wysokości, ale nie za wysoki. Nie zaleca się noszenia obuwia bez obcasów, gdyż to sprzyja "spłaszczaniu się" stopy.
Praca domowa i zawodowa
Prawidłowo przebiegająca ciąża nie stanowi przeciwwskazań do wykonywania prac domowych i pracy zawodowej. Są jednak czynności, których w tym czasie kobieta nie powinna wykonywać, np. podnoszenie przedmiotów o masie powyżej 5 kg, wieszanie firanek, wieszanie bielizny na wysoko umocowanym sznurze itp. Najkorzystniej jest limitować wysiłek zmęczeniem, przerywając pracę na krótki odpoczynek, spacer czy posiłek.
Często tak się zdarza, że rodzice chcą przed urodzeniem się dziecka odświeżyć (pomalować lub zmienić tapetę) mieszkanie. Wiąże się to zawsze z generalnymi porządkami. Ze względów higienicznych jest to piękny zwyczaj, lecz prace te powinny odbywać się pod nieobecność kobiety ciężarnej. Wiążą się one bowiem nie tylko z dużym wysiłkiem fizycznym, lecz także z używaniem farb, lakierów, rozpuszczalników i klejów, których lotne substancje mogą mieć niekorzystny wpływ na płód. Jeśli nie ma takich możliwości, aby kobieta opuściła mieszkanie na ten czas, to należy zadbać o częste wietrzenie wszystkich pomieszczeń i żeby nie przebywała w tym, w którym aktualnie trwają prace.
Ciąża jest wydarzeniem rodzinnym, a nie osobistą sprawą kobiety. Dlatego nieodzowne jest większe niż zwykle zaangażowanie się wszystkich jej członków w wykonywanie prac domowych. Ciężarna powinna ograniczyć się wyłącznie do prac lekkich.
Prawdą jest, że niektóre kobiety zmuszone są do rezygnacji z dotychczas wykonywanych czynności zawodowych i przejścia na tzw. stanowisko pracy chronionej lub skorzystania ze zwolnienia lekarskiego. Dotyczy to przede wszystkim pracujących fizycznie.
Sen i odpoczynek
Zapotrzebowanie kobiety ciężarnej na sen jest indywidualne i zmienne. W pierwszych miesiącach może być zwiększone, a w drugiej połowie ciąży mogą pojawić się trudności z zasypianiem czy częste budzenie się, spowodowane niewygodną pozycją, silnymi ruchami płodu lub parciem na mocz, a potem niemożność ponownego zaśnięcia. W takich sytuacjach kobiety dość chętnie sięgają po środki nasenne, nie wiedząc, iż nie wolno im tego robić bez konsultacji z lekarzem. O wiele lepiej jest wtedy wstać z łóżka, otworzyć okno, pospacerować po mieszkaniu, wypić niewielką ilość ciepłego płynu, przeczytać gazetę lub kilka stron książki i następnie spróbować zasnąć. Należy pamiętać, aby przed udaniem się na odpoczynek nocny nie spożywać zbyt obfitego posiłku, połączonego z dużą ilością płynów, lecz minimum pół godziny pospacerować na świeżym powietrzu i dobrze wywietrzyć sypialnię. Sen nocny powinien trwać nie krócej niż 8 godzin. Nie mniej ważny jest także sen w ciągu dnia - dwugodzinny, popołudniowy sen, a nawet tylko sama pozycja leżąca, daje kobiecie zarówno fizyczne, jak i psychiczne odprężenie.
Zwłaszcza w pierwszych i ostatnich trzech miesiącach ciąży może być też zwiększone zapotrzebowanie na krótki, kilkukrotny w ciągu dnia odpoczynek. Szczególnie zalecane jest wtedy wypoczywanie w pozycji leżącej z nogami uniesionymi (położonymi na wałku, np. z koca) wyżej niż reszta ciała. Będąc w ciąży korzystnie jest przyjąć zasadę: "zawsze odpoczywam, gdy odczuwam taką potrzebę". Jednakże aby kobieta mogła pozwolić sobie na taki komfort, potrzebne jest zrozumienie i pomoc ze strony wszystkich domowników.
Inną formą odpoczynku są spacery i ruch na świeżym powietrzu. Należy jednak pamiętać, że aktywność fizyczną kobiety ciężarnej warunkuje jej samopoczucie i w żadnym wypadku nie może ona powodować zmęczenia. Wyjście z domu, np. do pracy czy na zakupy, to nie to samo co spacer. Spacer powinien odbywać się bez pośpiechu, z dala od ruchu ulicznego, najlepiej na płaskim i zadrzewionym terenie. Jeżeli kobieta czuje się dobrze i nie odczuwa zmęczenia może przejść nawet 2-3 kilometry.
Sport i turystyka
Sport wyczynowy, turystyka i dalekie podróże są w tym okresie niewskazane. Nie oznacza to jednak, że kobieta, która wcześniej uprawiała jakąś dyscyplinę sportu, musi z chwilą zaistnienia ciąży całkowicie tego zaprzestać. Trzeba tylko zasięgnąć w tej kwestii porady lekarskiej i jeśli nie ma przeciwwskazań, traktować zajęcia sportowe wyłącznie jako przyjemność, która nie prowadzi do zmęczenia.
Często, zwłaszcza w okresie letnim, kobiety pytają czy mogą wchodzić do różnego rodzaju zbiorników wodnych i pływać. Otóż pływanie i kąpiele morskie, w rzekach czy jeziorach, gdy ciąża przebiega prawidłowo, nie są powyżej trzeciego miesiąca zabronione pod warunkiem, że woda jest dostatecznie ciepła. Zbyt zimna woda może wywołać skurcze macicy. Natomiast kąpiele w ogólnodostępnych basenach są niepożądane ze względu na znaczne zanieczyszczenie wody i używanie środków chemicznych do jej oczyszczania.
Jeszcze innym problemem nurtującym kobiety jest jazda na nartach, rowerem, motocyklem, prowadzenie samochodu osobowego i podróż samolotem. Z uwagi na duże prawdopodobieństwo upadków podczas jazdy na nartach sportu tego ciężarnym nie poleca się. Podobnie jest z jazdą rowerem czy motocyklem.
Prowadzenie samochodu osobowego nie jest wprawdzie przeciwwskazane, lecz należy pamiętać, że sytuacje na drogach są bardzo stresujące, a refleks ciężarnej opóźniony. Stąd zwiększona możliwość kolizji czy wypadku. Ponadto jednakowa pozycja podczas jazdy szybko daje uczucie zmęczenia, a to sprawia, że konieczne są częste, krótkie (10-15 min) przerwy, przeznaczone na spacer i ćwiczenia gimnastyczne.
Podróże lotnicze także nie są zabronione, chociaż wiążą się one z pewnymi emocjami (niekiedy z lękiem), zwłaszcza podczas startu i lądowania. Zbyt dalekie wymagają oprócz tego pozostawania przez wiele godzin w jednakowej pozycji, a następnie adaptacji do zmiany czasu i klimatu. Dlatego decydując się na taką podróż warto zastanowić się, czy jest ona konieczna w tym okresie.
Współżycie płciowe
Wiele kobiet i ich mężów traci w tym czasie zainteresowanie tą sferą życia małżeńskiego. Są też i tacy, dla których jest ona bardzo ważna - dla obojga lub tylko dla jednego z nich. Z medycznego punktu widzenia współżycie płciowe, gdy ciąża przebiega prawidłowo i poprzednio nie było poronień czy porodów przedwczesnych, może być zachowane przez całą ciążę, aż do 6 tygodni przed obliczonym, przypuszczalnym terminem porodu. Później dobrze jest zachować abstynencję płciową z uwagi na samooczyszczanie się pochwy (przygotowywanie do porodu), tkliwość piersi, a niekiedy z powodu odczuwanej bolesności podczas stosunku lub znacznego pobudzenia płodu (pojawienia się zbyt silnych ruchów). Inaczej jest w ciąży powikłanej. Niekiedy dobro dziecka wymaga zaniechania współżycia płciowego (np. w pierwszym trymestrze lub kilka tygodni po pojawieniu się krwawienia z dróg rodnych), a czasami przez cały okres jej trwania.
Współżycie seksualne to sfera bardzo intymna i uzależniona od kultury danej pary, a przede wszystkim od umiejętności porozumiewania się, wyrozumiałości i przyjętego w danym związku systemu wartości. Trzeba jednak wiedzieć, że popęd seksualny u kobiety ciężarnej jest zmienny - na początku (przez pierwsze trzy miesiące) zmniejszony, później rośnie (do około 20 tygodnia), a następnie znowu stopniowo obniża się. Czasami bywa odwrotnie. To sprawia, że w pewnych okresach ciąży kobieta przejawia mniejszą lub większą chęć do podjęcia stosunku płciowego, a niekiedy zupełnie jest temu przeciwna. Stąd dobrze byłoby, aby te fizjologiczne i psychologiczne uwarunkowania poznali i zechcieli zrozumieć oboje partnerzy. Zdarza się bowiem, że mąż doszukuje się w zachowaniu żony zmniejszenia zainteresowania jego osobą, osłabienia uczuć lub wręcz odrzucenia.
Kontrola uzębienia
Wśród niektórych kobiet istnieje przekonanie, że każda ciąża to stracony minimum jeden ząb. Jednakże wcale tak być nie musi! Prawdą jest, że w tym czasie może dojść do zaburzeń w gospodarce wapniowo-fosforanowej, a przez to do powstawania i szerzenia się próchnicy, lecz wiele zależy od samej ciężarnej, tj. od diety i higieny jamy ustnej. Kilkakrotnie (2-3 razy), gdy nawet nie zauważa żadnych zmian, powinna udać się na kontrolę do stomatologa. Wszystkie ubytki wyleczyć i uzupełnić, a zęby nie nadające się do leczenia usunąć w znieczuleniu miejscowym. Postępowanie takie jest zasadne nie tylko z uwagi niebezpieczeństwo pogorszenia się stanu uzębienia w tym czasie, lecz także stanowi profilaktykę groźnych dla matki zakażeń, a w późniejszym okresie również dla dziecka. Tworzące się bowiem ropnie okołozębowe mogą być źródłem różnorakich chorób. Warto zdać sobie z tego sprawę, że będąc w ciąży (niezależnie od tego czy ma się już dzieci czy nie) kobieta zawsze ma więcej czasu dla siebie niż będzie go miała po porodzie. Karmienie piersią i opieka nad dzieckiem są czasochłonne i dlatego często przez kilka miesięcy trudno jest wygospodarować czas na wizyty u stomatologa. Dlatego lepiej jest pomyśleć i zrobić to w okresie ciąży .
Odżywianie
Dobowe zapotrzebowanie energetyczne kobiety wzrasta w okresie ciąży o około 300 kalorii (z ok. 2300 do 2600 kalorii). Trzeba też uwzględnić indywidualne odrębności, tj. wiek, rodzaj wykonywanej pracy, stan zdrowia, czas trwania ciąży, jej przebieg itp. W przypadku nastolatek, kobiet z niedoborem masy ciała w stosunku do wzrostu, wykonywania pracy fizycznej bądź pojawienia się krwawienia z dróg rodnych spożycie powinno być regulowane, a tym samym dostarczające więcej kalorii.
Prawidłowe odżywianie kobiety ciężarnej zmniejsza ryzyko poronienia i porodu przedwczesnego, a także ma wpływ na zdrowie dziecka - rzadziej występują u niego infekcje kataralne i krzywica. Nie ma jednak podstaw do tego, aby jadła ona za dwoje, gdyż prowadzi do nadmiernego przyrostu masy jej ciała i może być przyczyną pojawienia się zaburzeń w przebiegu ciąży i porodu. Ponadto utrudnia powrót do ciężaru ciała sprzed ciąży, ponieważ następuje nadmierne rozwinięcie tkanki tłuszczowej, zwłaszcza w okolicy barków, klatki piersiowej, ramion i ud.
W okresie ciąży przyrost masy ciała nie powinien przekraczać 20% w stosunku do ciężaru przed ciążą przy czym nie jest on przez cały ten czas równomierny. W pierwszym trymestrze najczęściej obserwuje się nieznaczny spadek masy ciała, a następnie do 20 tygodnia stopniowy przyrost. Największa dynamika przyrostu masy przypada na okres między 20 a 30 tygodniem, po czym znowu następuje jej zwolnienie. W ostatnich 2 tygodniach przed porodem ciężar ciała może obniżyć się nawet o 1 kilogram.
Dieta kobiety ciężarnej powinna być urozmaicona, lecz nie specjalnie wyszukana. Najważniejsze jest, aby posiłki były łatwo strawne, częste, mniej obfite, lecz pokrywały jej zapotrzebowanie na białko, tłuszcze, węglowodany, witaminy i związki mineralne.
Białka
Stanowią podstawowy materiał budulcowy, niezbędny dla prawidłowego rozwoju płodu, łożyska, macicy i gruczołów piersiowych. Główne źródła białek zwierzęcych to: mięso, ryby, mleko, sery i jaja. Roślinnych natomiast: fasola, i orzeszki ziemne.
W wielu polskich rodzinach nieodzownym składnikiem każdego posiłku jest mięso (lub jego przetwory), najczęściej wieprzowe. Nie jest to dobry zwyczaj. Korzystniej dla zdrowia jest spożywać drób, wołowinę, cielęcinę, a przede wszystkim produkty mleczne, w tym jako uzupełnienie codziennej diety 1-2 szklanki mleka o obniżonej zawartości tłuszczu do 2%. Takie odżywianie się dostarcza organizmowi matki (oprócz białek) wiele cennych witamin, soli mineralnych i pierwiastków śladowych, niezbędnych dla prawidłowego rozwoju płodu.
Dobowe zapotrzebowanie na białko w czasie ciąży wynosi 70-90 gramów.
Tłuszcze
Tłuszcze są materiałem energetycznym. Umożliwiają także przyswajalność rozpuszczalnych w nich witamin - A, D i K. Dla zachowania zdrowia ważne jest zrównoważenie pomiędzy spożywaniem tłuszczów zwierzęcych (masło, smalec) i roślinnych (oliwa z oliwek, olej słonecznikowy, sojowy, rzepakowy, margaryny, masło roślinne), a nawet częstsze niż zwykle używanie tych drugich. Przygotowując posiłki mięsne dobrze jest usuwać tłuszcz, poddawać obróbce termicznej poprzez gotowanie, zamiast smażenia i pieczenia w tłuszczu. Mięso drobiowe spożywać bez skóry, a sery i twarogi najlepiej niskotłuszczowe.
Dobowe zapotrzebowanie na tłuszcze wynosi 70-80 gramów.
Węglowodany
Podobnie jak tłuszcze stanowią materiał energetyczny. Najczęściej popełnianym błędem dietetycznym (nie tylko przez kobiety w ciąży) jest nadmierne ich spożywanie, zwłaszcza pod postacią łatwo przyswajalnych cukrów, tj. cukru rafinowanego. Sprzyja to powstawaniu próchnicy zębów, zmniejsza zużycie tłuszczów zapasowych (tym samym sprzyja otyłości) i obniża spożycie białek, witamin i pierwiastków śladowych. Stąd zasadne jest ograniczenie jedzenia słodyczy (cukierków, ciastek, czekolady) oraz wysokosłodzonych produktów (konfitury, kompoty, lody, ciasta, miód), zastępując je niskosłodzonymi lub bezcukrowymi (naturalne soki owocowe, woda mineralna). Szczególnie wskazane natomiast są tzw. węglowodany złożone, zawierające błonnik, białka roślinne, witaminy (A, B, C) i składniki mineralne (magnez, wapń, żelazo, cynk). Główne ich źródła to: produkty zbożowo-mączne, groch, warzywa i owoce. Codzienna dieta zawierająca takie węglowodany w ilości 350-500 gramów daje uczucie sytości, chroni przed zaparciami i nadmiernym przyrostem masy ciała.
Witaminy
Jest to ważny składnik pożywienia, warunkujący prawidłowy rozwój poszczególnych narządów i układów dziecka, a u matki zachowanie zdrowia. Najcenniejsze pochodzą ze źródeł naturalnych. Wprawdzie na rynku wiele jest ostatnio różnorakich preparatów, lecz ich stosowanie wymaga, tak jak innych leków, porady lekarskiej i odpowiedniego dawkowania.
Witamina A - znajduje się głównie w maśle, białku jaja kurzego, mleku, serze, wątróbce, marchwi, szpinaku, pomidorach, kapuście.
Witamina B1 - jest przede wszystkim w wątrobie, nerkach, fasoli, grochu, orzechach, mące, mleku i serach.
Witamina B2 - jest w rybach, chudym mięsie, wątrobie, orzechach, mleku, ciemnym pieczywie, grochu, fasoli, ziemniakach i pomidorach.
Witamina B5 i B6 - znajduje się w rybach, wątrobie, chudym mięsie, drobiu, orzechach.
Witamina B12 - jest w wątrobie, nerkach, innym chudym mięsie, mleku, serze.
Witamina C - szczególnie dużo jest jej w surowych owocach (czarnej porzeczce, truskawkach, jabłkach i cytrusach), jarzynach (marchwi, sałacie, kapuście, pomidorach) oraz w mleku.
Witamina D - jej źródłem jest głównie masło, mleko, jaja i ryby.
Związki mineralne
Podobnie jak witaminy są dla zdrowia matki i rozwijającego się płodu bardzo istotne. Najważniejsze z nich to: żelazo, wapń, jod, magnez, fosfor, miedź i mangan.
Żelazo - znajduje się w chudym mięsie wołowym i wieprzowym, wątrobie, nerkach, fasoli, szpinaku, sałacie, natce pietruszki, zielonym groszku, szczypiorku, rzodkiewce, suszonych śliwkach i gruszkach.
Wapń - szczególnie dużo jest go w mleku i jego przetworach, a także w rybach, zielonych warzywach i orzechach.
Jod - najwięcej jest go w rybach morskich i ich przetworach, w produktach zbożowych i w mleku.
Magnez - jest w fasoli, grochu, produktach zbożowych (zwłaszcza w chlebie pełnoziarnistym) oraz w orzechach, rybach i mleku.
Fosfor - znajduje się w ciemnym pieczywie, mięsie, jajach i mleku.
Miedź - występuje w mięsie, grochu, wątrobie, rodzynkach i oliwkach.
Mangan - głównym źródłem jego są produkty mączne (pełnoziarniste), wątroba, fasola, groch, orzechy.
Woda i sól kuchenna
Organizm kobiety zatrzymuje w okresie ciąży więcej wody niż zwykle, co spowodowane jest podwyższonym poziomem hormonów i przestrojeniem całej przemiany materii. Dobowe spożycie płynów nie powinno w tym czasie przekraczać (łącznie z zupami) 2 litrów. Wiadomo jednak, że ilość wypijanych płynów zależy od pory roku, temperatury otoczenia, a przede wszystkim od jakości przyjmowanych pokarmów. Posiłki dobrze osolone (podobnie jak zawierające dużo cukru) wzmagają pragnienie. Stąd zasadne jest nie ograniczanie spożycia wody, lecz soli (cukru). Przygotowując potrawy można zastąpić ją innymi przyprawami, np. ziołowymi czy sokiem z cytryny. Ponadto dobrze jest ograniczyć jedzenie wędlin oraz solonych ryb, paluszków, chipsów, orzeszków itp. Unikać również słodyczy i słodkich napojów.
O tym, że ustrój zatrzymuje nadmierną ilość wody świadczy zbyt duży przyrost masy ciała i pojawienie się obrzęków. Korzystając jednak z systematycznej opieki lekarskiej nie trzeba obawiać się, gdyż objawy te zostaną szybko zauważone zalecone odpowiednie postępowanie. Nie należy natomiast samowolnie ograniczać spożywania płynów.
Używki
Zwyczaj picia mocnej kawy i mocnej herbaty (jeśli kobieta taki miała) powinien być zaniechany. Używki te działają pobudzająco na mięsień sercowy i ośrodki mózgowe, wzmagają napięcie nerwowe oraz mogą być przyczyną bezsenności, podrażnienia żołądka, wątroby i jelit. Nie oznacza to, że przez całą ciążę nie można wypić nawet tzw. "małej czarnej". Trzeba to jednak czynić okazjonalnie, a nie codziennie. Podobnie jest z niskoprocentowymi napojami alkoholowymi (winem, piwem) - mały kieliszek wina czy szklanka piwa, od czasu do czasu, są dozwolone. Przeciwwskazane natomiast tzw. mocne alkohole - wódki, koniaki, likiery.
Wypity przez matkę alkohol przechodzi przez łożysko do płodu i może prowadzić do uszkodzenia komórek mózgu, wątroby i trzustki. Badania naukowe dowiodły, że niewielkie ilości nie powodują tego. W związku z tym warto spożycie alkoholu ograniczyć do minimum.
Regulacja wypróżnień
Zaparcia w ciąży nie należą do rzadkości. Spowodowane są przede wszystkim nieprawidłowym żywieniem, zmniejszoną aktywnością ruchową kobiety, działaniem hormonów (głównie progesteronu) na jelita i zmienionymi warunkami przestrzennymi w jamie brzusznej, w związku z powiększającą się macicą. Stąd ważne jest:
- spożywanie pokarmów bogatych w błonnik, który znajduje się w zielonych warzywach, owocach, ciemnym pieczywie;
- spożywanie dostatecznej ilości płynów;
- unikanie pokarmów powodujących zaparcia, tj. czekolady, słodyczy, ryżu;
- wykształcenie u siebie nawyku oddawania stolca o określonej porze dnia, najlepiej rano;
- wykonywanie ćwiczeń gimnastycznych.
W przypadku pojawienia się trudności w oddawaniu stolca nie wolno sięgać po środki przeczyszczające - decyzja o ich stosowaniu należy do lekarza. Korzystnie jest natomiast wypróbować tzw. domowe sposoby, np. wypicie na czczo szklanki, przegotowanej, ciepłej wody; zjedzenie przed snem 1- 2 jabłek, kilku suszonych śliwek lub picie soku z kiszonej kapusty czy zsiadłego mleka.
Ćwiczenia gimnastyczne
Regularne wykonywanie ćwiczeń gimnastycznych (gdy nie występują ku temu przeciwwskazania) ma w okresie ciąży doniosłe znaczenie. Poprawia ogólną, kondycję fizyczną, samopoczucie, apetyt, sen, a także korzystnie wpływa na przebieg porodu i połogu. Poniżej przedstawiono propozycje zestawu ćwiczeń.
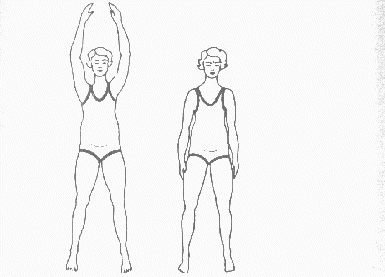
Rycina 2
Ćwiczenie w pozycji stojącej
Rycina 3
Ćwiczenie w pozycji stojącej
B
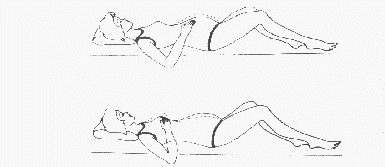
Rycina 4
Ćwiczenia w pozycji leżącej
B - położyć ręce na piersiach, a wciągając powietrze przez nos unieść klatkę piersiową tak aby ręce rozsunęły się. Wypuszczać pwoeitrze przez usta, umożliwiając zapadnięcie się klatki piersiowej (powtórzyć 5 razy).
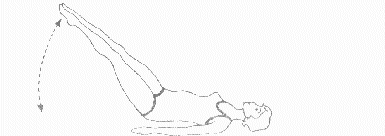
Rycina 5
Ćwiczenie w pozycji leżącej
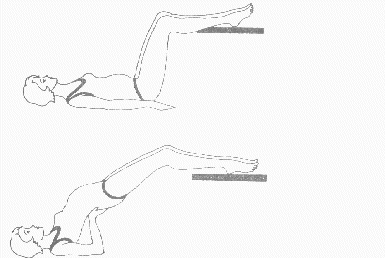
Rycina 6
Ćwiczenie w pozycji leżącej
Jakkolwiek przedstawione przykłady mogą wydawać się dość proste, to kobieta, zwłaszcza ta, która nie uprawiała żadnego sportu ani nie miała zwyczaju gimnastykowania się, powinna przed ich rozpoczęciem zasięgnąć porady lekarskiej. Najlepiej jeśli kobieta uczestniczy w zajęciach szkoły rodzenia. Ma wówczas możliwość praktycznego nauczenia się różnych ćwiczeń gimnastycznych, dostosowanych do jej właściwości typologicznych oraz przebiegu i stopnia zaawansowania ciąży. Ponadto może nauczyć się pożądanego zachowania się podczas porodu, tj. sposobu oddychania, rozluźniania mięśni (relaksu), parcia. Niezmiernie ważną sprawą jest, aby w spotkaniach tych uczestniczył także mąż, bowiem to właśnie on powinien być jej instruktorem i trenerem. Do tego niezbędna jest mu nie tylko wiedza teoretyczna, którą może zdobyć z literatury czy z innych źródeł, lecz przede wszystkim praktyczne doświadczenie.
Niezależnie od wykonywania ćwiczeń gimnastycznych kobieta oczekująca dziecka musi dbać o właściwą postawę ciała.
| A | B | C |
Rycina 7
Rodzaje postaw ciała
A - kobiety nie ciężarnej
B - prawidłowa w okresie ciąży
C - nieprawidłowa w okresie ciąży
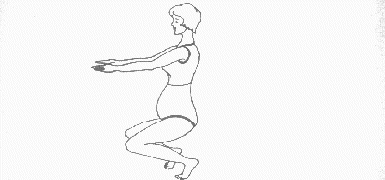
Powiększający się brzuch i piersi sprawiają, że środek ciężkości ciała przesuwa się do przodu, dając nieprawidłowe obciążenie kręgosłupa, które prowadzi do garbienia się, nadmiernego męczenia i odczuwania bólu w okolicy krzyżowej. Sprzyja temu fizjologiczne (spowodowane działaniem progesteronu) rozluźnienie ścięgien i więzadeł. Chcąc przeciwdziałać takiej sytuacji ciężarna powinna chodzić wyprostowana, z wysoko uniesionymi ramionami, to znaczy tak jakby coś nosiła na własnej głowie.
Wykonywanie codziennych prac domowych i opieka nad dziećmi wiążą się ze schylaniem. W okresie ciąży nie należy tego robić w zwykły sposób (zginając kręgosłup), lecz zginając nogi przykucnąć z wyprostowanymi plecami. Takie postępowanie zapobiega nadmiernemu obciążeniu kręgosłupa oraz bólom, które mogą pojawić się zwłaszcza pod koniec dnia.
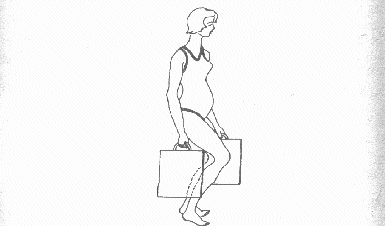
Rycina 8
Sposób noszenia przedmiotów
Rycina 9
Sposób schylania się
Przyjmowanie leków
Przyjmowanie leków w okresie ciąży powinno być ograniczone do niezbędnego minimum, zawsze na zlecenie lekarza opiekującego się kobietą. Wiadomo bowiem, że większość związków chemicznych (a takimi są leki) przechodzi do płodu. Niestety szkodliwość ich działania na rozwijający się organizm nie została dotychczas (i chyba nigdy do końca nie będzie) poznana. Dlatego bezpieczniej jest zrezygnować z samowolnego, często doraźnego leczenia niż ryzykować i obawiać się, w jakim stanie urodzi się dziecko. Błędem jest też inna postawa - jestem w ciąży, więc nie biorę żadnych leków. Są przecież takie choroby, których leczenia nie wolno przerwać nawet w ciąży, np. cukrzyca, choroby nerek czy serca.
Palenie papierosów
Na szczęście, u schyłku XX wieku, palenie papierosów przestaje być modne. Coraz więcej ludzi to osoby niepalące, chociaż w dalszym ciągu można zobaczyć (nawet na ulicy) tak mężczyznę, jak i kobietę palącą. Zdarza się to także wśród ciężarnych i położnic. Dowodem tego są zakazy palenia umieszczone na drzwiach sanitariatów (łazienek, ubikacji) niektórych szpitalnych oddziałów patologii ciąży czy oddziałów położniczych. Z pewnością podyktowane to było zachowaniem się przebywających w nich kobiet.
Generalnie trzeba przyjąć, że palenie papierosów w okresie ciąży i połogu, a także w obecności małego dziecka, jest szkodliwe. Pomijając jego negatywny wpływ na organizm kobiety warto wiedzieć, że u tych które palą, częściej niż u innych, występują poronienia samoistne i porody przedwczesne. Oprócz tego dzieci rodzą się z niższą masą urodzeniową (średnio o około 300-400 gramów); gorzej jedzą, a tym samym przyrost ciężaru ciała jest mniejszy, są mniej odporne na infekcję (częściej chorują); częściej występują u nich drgawki i omdlenia.
Jak zatem wycofać się z nałogu? Na początek wystarczy ograniczyć palenie do 3-5 sztuk dziennie, a następnie w ciągu 2-3 tygodni, stopniowo zmniejszając ich liczbę, całkowicie zaniechać. Zrozumiałym jest, że wymaga to pewnego wysiłku, ale myśl o tym, że robi się to dla dobra własnego dziecka, nie powinna zniechęcać. Ogromnie pomocni w tym przedsięwzięciu mogą okazać się inni domownicy (mąż, siostra, teściowa, szwagierka), którzy też tak uczynią lub przynajmniej nie będą robili tego w obecności kobiety ciężarnej.
4. NAJCZĘSTSZE DOLEGLIWOŚCI W CZASIE CIĄŻY I SPOSOBY RADZENIA SOBIE Z NIMI
Nudności i wymioty
Występują u większości kobiet we wczesnym okresie ciąży, tj. do około 14 tygodnia. Mechanizm ich powstawania nie został dotychczas poznany. Powszechnie uważa się, że są to klasyczne objawy związane z adaptacją organizmu matki do zmian spowodowanych zaistnieniem i rozwojem ciąży. Mogą pojawiać się o różnej porze dnia, najczęściej rano. Wprawdzie nie stanowią one bezpośredniego zagrożenia dla dziecka, lecz dla ciężarnej są bardzo nieprzyjemne. Zazwyczaj połączone z ogólnym złym samopoczuciem, osłabieniem, nadmiernym poceniem się, ślinotokiem i nierównym głębokim oddychaniem. Aby temu zapobiec lub chociażby zmniejszyć ich nasilenie, dobrze jest aby kobieta:
- rano po obudzeniu się nie wstawała natychmiast z łóżka, lecz mogła w nim jeszcze pozostać przez kilka czy kilkanaście minut;
- leżąc w łóżku spożyła pierwszy posiłek, np. małą kanapkę i pół szklanki mleka czy lekko osłodzonej herbaty;
- w ciągu dnia spożywała posiłki często, lecz w niewielkich ilościach i nie gorące a ciepłe;
- unikała słodyczy, kasz i kleików, a także potraw tłustych, smażonych i pieczonych;
- nosiła luźne ubiory;
- możliwie dużo czasu spędzała na świeżym powietrzu, spacerując lub wykonując lekką pracę fizyczną.
Należy pamiętać, że o pojawieniu się, stopniu nasilenia i częstości powtarzania się nudności i wymiotów trzeba zawsze informować lekarza opiekującego się ciężarną.
Zgaga
Jest to uczucie pieczenia w przełyku, któremu towarzyszy "cofanie się" kwaśnej lub gorzkiej treści żołądkowej. Dolegliwość ta zwykle pojawia się w ciąży zaawansowanej, a spowodowana jest zmniejszonym napięciem mięśni ścian przewodu pokarmowego (w wyniku działania progesteronu) oraz uciskiem macicy ciężarnej na żołądek.
-
Zapobieganie:
- spożywanie posiłków w małych ilościach, lecz często;
- ograniczenie słodyczy, potraw pikantnych, smażonych i pieczonych;
- unikanie odpoczynku po spożytych posiłkach w pozycji leżącej - lepiej jest udać się w tym czasie na spacer;
- najmniej obfitym i lekkostrawnym posiłkiem powinna być kolacja, którą należy spożyć na 1-2 godziny przed snem.
Wzdęcia i bóle brzucha
Częstsze niż zwykle występowanie wzdęć brzucha spowodowane jest rozluźniającym działaniem progesteronu i uciskiem macicy ciężarnej na jelita. Sprzyja temu także nieprawidłowe odżywianie się i zmniejszona aktywność fizyczna kobiety w tym czasie.
-
Zapobieganie:
- eliminacja z pożywienia potraw smażonych, pieczonych oraz pokarmów wzdymających, takich jak : groch, fasola, kapusta, cebula;
- spożywanie posiłków bez pośpiechu, dokładnie żując;
- nie ograniczanie (bez wyraźnego powodu) aktywności fizycznej.
W prawidłowo przebiegającej ciąży bóle brzucha nie powinny występować. Trzeba jednak wiedzieć, że przez cały ten okres kobiety mogą odczuwać skurcze macicy, które często (zwłaszcza pod koniec ciąży) oceniają to jako "stawianie się macicy" lub "okresowe twardnienie brzucha". Jeżeli tym odczuciom nie towarzyszy ból i nie przybierają one ciągłego charakteru, ani nie nasilają się, należy uznać to za zjawisko fizjologiczne. Wiąże się to bowiem z powiększaniem się i rozwojem macicy oraz z przemieszczaniem jej mięśniówki. Niektórzy położnicy twierdzą, że są to ćwiczenia przygotowujące mięsień macicy do porodu. W sytuacji odwrotnej (tj. pojawienia się bólu, nasilania się i przedłużania skurczów) trzeba niezwłocznie zasięgnąć porady lekarskiej.
Częste oddawanie moczu
Częstsze niż zwykle oddawanie moczu w I trymestrze spowodowane jest z jednej strony rozluźniającym działaniem progesteronu na miedniczki nerkowe i moczowody, a z drugiej uciskiem macicy ciężarnej na pęcherz moczowy, co prowadzi do zmniejszenia jego pojemności. W tym czasie bowiem macica znajduje się w obrębie miednicy małej, czyli nie wyczuwa się jej poza spojeniem łonowym. W II trymestrze zaburzeń w oddawaniu moczu być nie powinno. Mogą pojawić się znowu pod koniec III trymestru, kiedy to część przodująca płodu (najczęściej główka) kierując się ku wejściu do miednicy małej, uciska pęcherz moczowy, zmniejszając jego objętość.
Powyższych zaburzeń w oddawaniu moczu nie można uniknąć ani nie należy ich leczyć. Niemniej zawsze trzeba poinformować o tym lekarza opiekującego się ciężarną. Ponieważ najbardziej uciążliwe są one w porze nocnej, stąd korzystnie jest nie spożywać płynów 1-2 godziny przed udaniem się spać.
Zaparcia
Mechanizm ich powstawania i sposoby radzenia sobie z nimi omówiono w rozdziale "Regulacja wypróżnień".
Upławy
Fizjologiczne upławy w ciąży mają charakter przezroczystego, niekiedy zażółconego, bezwonnego śluzu. Ich ilość może być różna, czasami jednak wymaga używania podpasek. Ważne jest aby kobieta:
- zgłosiła lekarzowi pojawienie się upławów;
- obserwowała ich charakter;
- często zmieniała podpaski i bieliznę osobistą;
- nie wykonywała płukania pochwy ani nie stosowała tamponów dopochwowych.
Duszność
Okresowa duszność może pojawiać się pod koniec ciąży, zwłaszcza w pewnych sytuacjach, np. podczas wykonywania w pośpiechu różnorakich prac domowych, wchodzenia na schody czy szybkiego marszu. Czasami zdarza się w nocy, gdy ciężarna leży w pozycji płaskiej na plecach.
-
Zapobieganie:
- unikanie pośpiechu;
- racjonowanie wysiłku;
- podczas wykonywania prac domowych czy zawodowych robienie krótkich, lecz częstych przerw na odpoczynek;
- spanie na boku, w pozycji półwysokiej (na 2-3 poduszkach).
Omdlenia
Mogą zdarzać się zwłaszcza w I trymestrze ciąży, podczas dłuższego stania (np. w kolejce, w autobusie czy w kościele) lub po zbyt szybkim wstaniu z łóżka. Spowodowane są obniżeniem się ciśnienia tętniczego krwi, które z kolei prowadzi do zmniejszenia ukrwienia i utlenowania mózgu. Omdlenia są o tyle niebezpieczne, że wiążą się z upadkiem i urazem ciała. Stąd odczuwając pierwsze objawy należy szybko usiąść i pochylić głowę nisko do przodu, wykonując przy tym kilka głębokich wdechów. Ponadto należy zadbać, aby kobieta w ciąży zamiast stać mogła sobie usiąść, a wstając z łóżka czyniła to powoli - najpierw usiadła, głęboko pooddychała, a następnie wstała.
Żylaki
To trwałe, ograniczone i nierównomierne rozszerzenie żył, które przybierają kształt niedbale rzuconego, grubego sznurka, o niebieskosinawym zabarwieniu. Mogą występować na kończynach dolnych, w pochwie, na sromie i w odbycie. Przyczynami ich powstawania są:
- wrodzone upośledzenie funkcji zastawek żylnych;
- utrudniony odpływ krwi żylnej spowodowany wykonywaniem pracy w pozycji stojącej lub uciskiem, np. macicy ciężarnej czy guza w obrębie jamy brzusznej.
Żyłami płynie krew uboga w wartości odżywcze i tlen, a zawierająca dwutlenek węgla oraz produkty rozpadu, które powstają w procesach przemiany materii i muszą ulec wydaleniu z ustroju. Sprawne zastawki żylne warunkują jej przepływ tylko w jednym kierunku (do serca). Jeżeli natomiast są one uszkodzone krew cofa się powodując poniżej uszkodzenia nadmierne wypełnienie i rozszerzenie żyły, a tym samym powstawanie żylaka.
Tworzeniu się żylaków w okresie ciąży sprzyja także rozkurczowe działanie progesteronu na mięśnie naczyń krwionośnych, które w konsekwencji może prowadzić do upośledzenia funkcji (zamykania się) zastawek. Ponadto rozrastająca się macica ciężarna, uciskając na duże naczynia żylne, utrudnia swobodny odpływ krwi - powstaje zastój, przepełnienie i nadmierne rozszerzenie naczyń, czyli żylaki.
-
Zapobieganie:
- ograniczenie prac wymagających dłuższego stania w jednej pozycji;
- stosowanie częstego, krótkiego (10-15 minut) wypoczynku w ciągu dnia, podczas którego kobieta może położyć się z nogami ułożonymi wyżej niż tułów (np. na wałku z koca lub na poduszkach);
- w przypadku pracy w pozycji siedzącej częste wstawanie, krótki spacer, poruszanie kończynami dolnymi w celu poprawy krążenia oraz unikanie siedzenia ze skrzyżowanymi nogami czy założonymi jedną na drugą;
- dbałość o prawidłowy przyrost masy ciała (unikanie nadwagi);
- nie noszenie podkolanówek ani okrężnych podwiązek do pończoch;
- noszenie luźnej bielizny osobistej;
- w przypadku żylaków odbytu szczególna dbałość o luźne stolce i regularne wypróżnienia (postępowanie opisano w rozdziale "Regulacja wypróżnień").
Trzeba wiedzieć, że żylaki, które były przed ciążą lub pojawiły się w czasie jej trwania, powiększają się wraz ze wzrostem macicy. Po porodzie stopniowo zmniejszają się, a tylko niewielkie całkowicie znikają. W kolejnych ciążach są one coraz większe, a szansa ich całkowitego cofnięcia się znikoma. W zależności od umiejscowienia mogą powodować ból, swędzenie, pieczenie i/lub krwawienie.
Krwawienia z dziąseł i z nosa
Są to dość często występujące dolegliwości w ciąży, których przyczyn należy upatrywać w hormonalnych zmianach zachodzących w organizmie kobiety w tym okresie. Pod ich wpływem dziąsła stają się rozpulchnione, odstające od zębów i bardzo podatne na urazy. Przy dotknięciu szczoteczką krwawią i niezwykle łatwo dochodzi do stanu zapalnego. Stąd ważne jest delikatne mycie zębów, nie powodujące uszkodzenia dziąseł, używanie miękkiej szczoteczki i częsta (najlepiej co 1 miesiąc) jej zmiana. Dobrze jest też zasięgnąć w tej kwestii porady stomatologa. W przypadku pojawienia się krwawień z nosa (nawet niewielkich) należy zadbać o delikatne jego oczyszczanie oraz przeciwdziałać wysychaniu śluzówki, stosując obojętną maść (np. witaminową) lub krem (np. nivea).
Bóle głowy
U wielu kobiet, zwłaszcza we wczesnym okresie ciąży, zdarzają się krótkotrwałe, nie wymagające przyjmowania leków, bóle głowy. Zwykle po wypiciu ciepłej, osłodzonej herbaty i krótkim odpoczynku w dobrze wywietrzonym pokoju, ustępują samoistnie. Przyczyny ich występowania nie zostały dotychczas dokładnie poznane - uważa się, że jest to reakcja organizmu kobiety na zaistnienie ciąży.
Bóle głowy mogą też pojawić się w ciąży zaawansowanej, przyjmując charakter nawracający i bardziej nasilony. Ich przyczynami mogą być długotrwałe zaparcia stolca, zmęczenie lub niektóre procesy chorobowe (nadciśnienie tętnicze, niedokrwistość czy choroby nerek). Bólów tych, a szczególnie niewiadomego pochodzenia, nie wolno lekceważyć, ani leczyć doraźnie (tj. sposobami domowymi), lecz bezzwłocznie zasięgnąć porady lekarskiej.
Obrzęki
W prawidłowo przebiegającej ciąży obrzęki mogą pojawić się w II połowie jej trwania, przy czym obserwuje się je wieczorem, zwłaszcza na kończynach dolnych (w okolicy stóp i stawu skokowego), są niewielkiego stopnia i znikają po wypoczynku nocnym. Przyczynami ich powstawania jest większe niż zwykle zatrzymanie wody w organizmie, utrudniony (przez ucisk macicy ciężarnej) odpływ krwi żylnej oraz wykonywanie pracy w pozycji stojącej. Nie bez znaczenia jest też pora roku i temperatura otoczenia, w jakiej ciężarna przebywa - podczas upałów czy przebywania w dobrze ogrzanym pomieszczeniu prawdopodobieństwo ich występowania zwiększa się.
Nieznacznego stopnia obrzęki mogą też występować na twarzy i dłoniach. To sprawia, że twarz staje się bardziej zaokrąglona, kobieta nie może nosić pierścionków, obrączki. Jeżeli objawy te pojawiają się pod koniec dnia, a rano ich nie ma, nie trzeba się tym niepokoić. Jeśli natomiast nie ustępują, a wręcz mają tendencję do nasilania i uogólniania, należy zgłosić się do lekarza.
-
Zapobieganie:
- ograniczenie wykonywania codziennych obowiązków w pozycji stojącej;
- wykonując pracę wymagającą długiego siedzenia często wstawać, poruszać kończynami dolnymi i górnymi;
- zadbanie o częsty, nawet krótkotrwały, odpoczynek w ciągu dnia połączony ze zmianą pozycji ciała;
- zaniechanie zwyczaju (jeśli kobieta taki miała) spożywania płynów bez wyraźnego odczucia pragnienia;
- ograniczenie spożywania soli kuchennej (nie dosalać potraw);
- uwzględnienie w codziennej diecie spożywania owoców (zwłaszcza jabłek) oraz surowych jarzyn (pietruszki, selera, pora);
- unikanie upałów, długiego przebywania w gorącym pomieszczeniu, a także dalszych podróży, które wiążą się z jednakową, przymuszoną pozycją siedzącą, utrudniającą odpływ krwi żylnej z kończyn dolnych.
Zaburzenia snu nocnego
Zaburzenia snu nocnego i sposoby radzenia sobie z nimi opisano w rozdziale "Sen i odpoczynek".
Kurcze mięśni
Kurcze mięśni łydek i/lub ud mogą pojawiać się w ostatnich tygodniach ciąży, szczególnie w nocy. Towarzyszy temu silne stwardnienie i ból kończyny. Spowodowane są uciskiem macicy ciężarnej na określony nerw w obrębie miednicy lub na duże naczynia żylne (zastojem krwi). Pewną rolę przypisuje się także zaburzonej gospodarce wapniowej w tym okresie.
W sytuacji pojawienia się kurczu należy bezzwłocznie wstać i energicznie rozmasować mięsień. Dobrze jest też zrobić kilka kroków po pokoju. Postępowanie takie sprawia, że mija on dość szybko, chociaż ból (wprawdzie o mniejszym nasileniu) może utrzymywać się nawet do kilku dni.
Przeciwdziałanie występowaniu kurczów polega na zwiększeniu ilości spożywanego mleka oraz produktów bogatych w witaminy z grupy B.
5. PRZYGOTOWANIE DO RODZICIELSTWA I PORODU
Rodzicielstwo to nic innego jak bycie matką, ojcem i wiążące się z tym pewne prawa i obowiązki wobec dzieci. Określenie to jest w naszym społeczeństwie dość powszechnie znane i społecznie akceptowane.
Małżeństwo staje się rodziną, a małżonkowie rodzicami, od chwili zaistnienia ciąży. Skoro tak jest, to okres poprzedzający poczęcie dziecka powinien być wykorzystany przez partnerów do lepszego, wzajemnego poznania się, ustalenia wspólnego stanowiska co do liczby i czasu rodzenia się potomstwa, a także do zapoznania się z czekającymi ich nowymi rolami, a tym samym z pożądanymi zachowaniami w zmienionej sytuacji życiowej. W przypadku zaistnienia ciąży nieplanowanej korzystnie jest to uczynić zaraz po jej rozpoznaniu.
Dbałość małżonków o własne zdrowie przed poczęciem dziecka , a także w okresie całej ciąży, jest wyrazem właściwie rozumianej rodzicielskiej troski o dobro ich potomstwa. Zarówno żona, jak i mąż muszą wiedzieć, że od ich zdrowia, postaw i zachowań zależy w dużej mierze fizyczny i psychiczny (a później też charakterologiczny) rozwój dziecka. Natomiast popełniane błędy i zaniedbania mogą okazać się przyczyną różnorakich kłopotów.
Wprawdzie to żona chodzi w ciąży, ale czas ten i pojawiające się w nim problemy powinni przeżywać oboje. Nie jest to bowiem osobista sprawa kobiety, lecz ważne wydarzenie małżeńskie i rodzinne, a przyjęcie takiej postawy sprzyja zarówno harmonii układu rodzinnego, jak i rozwojowi dziecka.
Przygotowanie człowieka do pełnienia nowej roli społecznej zawsze wiąże się ze wzbogaceniem jego wiedzy o tym co go czeka i co będzie robił w przyszłości. Podobnie powinno być w przypadku ról rodzicielskich. Stąd zasadne jest, aby małżonkowie w miarę wcześnie (najlepiej jeszcze przed ciążą) podjęli taką edukację. Na rynku wydawniczym jest obecnie bardzo dużo książek, broszur, w których omawiane są problemy rozrodu, planowania rodziny, fizjologicznego przebiegu ciąży, porodu i połogu, aktywnego uczestnictwa rodziców w porodzie, zasad pielęgnowania dziecka, karmienia piersią itd. Zgromadzenie, a następnie uważne przeczytanie chociażby kilku z nich pozwoli na lepsze zrozumienie zmian zachodzących w organizmie kobiety podczas cyklu miesiączkowego, czy zaistniałej ciąży, a przez to być może innego niż zwykle jej zachowania się i samopoczucia w określonej sytuacji życiowej. Ponadto ułatwi wczesne rozpoznanie mogących pojawić się nieprawidłowości i zmobilizuje małżonków do zasięgnięcia porady lekarskiej.
Przygotowując się do rodzicielstwa nie można też pominąć tak ważnego aspektu, jak zapewnienie dziecku najlepszych warunków do jego pozamacicznego rozwoju. Wiąże się to z podjęciem decyzji, np. o przerwaniu przez matkę po porodzie nauki czy pracy zawodowej i skorzystaniu z urlopu wychowawczego. Pamiętajmy, nikt i nic nie jest w stanie zastąpić miłości macierzyńskiej i korzyści wynikających z karmienia piersią. Określony w Polsce prawem czas trwania tzw. urlopu macierzyńskiego jest zbyt krótki, aby kobieta mogła sprostać tym zadaniom. Zgodnie ze współczesnymi, światowymi trendami dziecko powinno być karmione wyłącznie piersią do 4 miesięcy, a najlepiej do 6. W przypadku alergii nawet do końca 1 roku życia. Nie oznacza to jednak, że po tym czasie należy nagle przerwać ten sposób żywienia, zastępując go innymi posiłkami. Jedno, dwa karmienia w ciągu doby dobrze jest utrzymywać nawet do 2 lat.
Bogatym źródłem wiedzy i szansą zdobycia wielu umiejętności praktycznych są dla małżonków spotkania w "szkołach rodzenia". Jakkolwiek mogą mieć one różny charakter i programy, lecz zawsze zmierzają do:
- Poszerzenia posiadanej już przez uczestników wiedzy o fizjologicznym przebiegu ciąży, porodu i połogu.
- Zapobiegania mogącym wystąpić w ciąży nieprawidłowościom, a przede wszystkim tym które uwarunkowane są złym żywieniem i niewłaściwym trybem życia oraz zapoznanie słuchaczy ze sposobami radzenia sobie z trudnościami tego okresu.
- Pogłębienia dialogu małżeńskiego i nauczenie ich sposobów wczesnego nawiązywania kontaktu z dzieckiem.
- Podniesienia ogólnej kondycji fizycznej i nabycia umiejętności pożądanego sposobu zachowania się kobiety w porodzie (oddychania torem przeponowym i dostosowywania go do zmieniającej się fali skurczowej mięśnia macicy, bezdechu, parcia), z uwzględnieniem roli męża przed i w czasie porodu.
- Nauczenia ćwiczeń gimnastycznych, właściwych dla okresu poporodowego.
- Promocji karmienia naturalnego (piersią) i przygotowania rodziców do opieki nad noworodkiem.
- Kształtowania świadomego i odpowiedzialnego rodzicielstwa (macierzyństwa i ojcostwa) oraz planowania rodziny w oparciu o metody naturalne, czyli te których podstawą jest rozpoznawanie w cyklu miesiączkowym kobiety okresów płodności i niepłodności oraz dostosowywanie do nich zachowań seksualnych.
6. KIEDY ZGŁOSIĆ SIĘ DO PORODU I CO ZE SOBĄ ZABRAĆ?
Na 2 - 3 miesiące przed spodziewanym (wyliczonym) terminem porodu warto zastanowić się, w którym szpitalu chcemy, aby nasze dziecko przyszło na świat. Zanim jednak podejmiecie Państwo ostateczną decyzję dobrze jest:
- porozmawiać o tym z lekarzem (położną) opiekującym się w okresie ciąży,
- sprawdzić w "Przewodniku po szpitalach położniczych" (wydawany jest on przez Gazetę Wyborczą od 1994 roku) czy szpital, o którym myślicie, spełnia Państwa oczekiwania.
Jeżeli ma to być poród w towarzystwie bliskiej osoby (męża, matki, przyjaciółki) niezbędna jest też rozmowa i przygotowanie jej (w oparciu o dostępne piśmiennictwo) do pełnienia takiej roli.
Najdalej za miesiąc, tj. około 36 tygodnia ciąży, należy dowiedzieć się w izbie przyjęć co ze sobą zabrać, udając się do szpitala. W jednym bowiem można mieć własną bieliznę, szlafrok, ręczniki, nawet ubranka dla dziecka, a w innym nie. Jeśli jest możliwość zobaczenia sali porodowej czy oddziału dla matek i dzieci, to warto z tego skorzystać. Ważną sprawą jest też uzyskanie informacji czy są odwiedziny i czy ze szpitala można telefonować.
Zaraz po dokonaniu takiego rozpoznania dobrze jest:
- Kupić brakujące rzeczy.
- Skompletować dokumenty, tj. dowód osobisty, kartę przebiegu ciąży, ważną legitymację ubezpieczeniową oraz wyniki WR, HBs i USG. Ponadto aktualne wyniki innych badań (zwłaszcza zaleconych przez kardiologa, nefrologa czy okulistę), a także karty informacyjne z ewentualnych pobytów w szpitalu.
- Spakować dwie torby. W jednej (najlepiej w reklamówce) powinny znaleźć się dokumenty, przybory toaletowe i inne potrzebne w szpitalu przedmioty. Natomiast w drugiej ubranie dla kobiety i dziecka niezbędne w dniu wypisu.
- Zastanowić się kto i czym odwiezie Państwa do szpitala. Upewnić się czy jest to możliwe i zadbać, aby to była osoba odpowiedzialna, dysponująca wolnym czasem i sprawnym samochodem. W innym przypadku zorientować się jak szybko przyjeżdża taksówka i zapisać numer telefonu.
Gdy w wybranym szpitalu nie można uniknąć golenia i lewatywy przed porodem, trzeba zapytać czy wystarczy uczynić to w domu. Jeżeli nie - zabrać ze sobą maszynkę do golenia oraz kupioną w aptece jednorazową lewatywkę.
W miarę zbliżania się wyliczonego terminu porodu wielu kobietom towarzyszy obawa o to, czy zdążą w porę dotrzeć do szpitala. Nie ma ona jednak realnych podstaw, gdyż poród nie jest sytuacją nagłą, zawsze trwa kilka a nawet kilkanaście godzin. Czas jego trwania bowiem zależy od wielu czynników, a przede wszystkim od tego czy ma to miejsce po raz pierwszy czy kolejny.
Za początek porodu należy uznać pojawienie się regularnych (powtarzających się nie rzadziej niż co 10 minut) skurczów macicy, którym może towarzyszyć zwiększona wydzielina śluzowa z dróg rodnych, zazwyczaj o różowym zabarwieniu. Jakkolwiek skurcze macicy utożsamiane są z bólem, to trzeba wiedzieć, że ich odczuwalność wyraża się przede wszystkim uczuciem napinania i opasującego ucisku, przebiegającego bardziej od przodu lub od tyłu. Daje to wprawdzie wrażenie zaciskającej się obręczy, lecz nie ma nic wspólnego z dość powszechnie istniejącym określeniem skurcze, a częściej bóle, "krzyżowe" lub "brzuszne". Fala skurczowa, bo taki charakter ma skurcz, przesuwa się od góry (dna macicy) do dołu (jej szyjki), przy czym rodzaj odczuć podyktowany jest napięciem, związanym z rozwieraniem się szyjki macicy. Czy zatem pojawienie się wyżej opisanych objawów powinno decydować o natychmiastowym udaniu się do szpitala? Otóż nie. Jeśli kobieta (małżonkowie) czuje się w domu bezpiecznie i nie odpłynęły wody płodowe wystarczy tylko obserwować jak często występują skurcze i jak długo trwają oraz poczekać aż przerwy między nimi skrócą się do 5 minut. W tym czasie korzystnie jest wziąć ciepły prysznic, który zmniejszy napięcie mięśniowe, a tym samym poprawi samopoczucie rodzącej. Ponadto zmyć makijaż, obciąć krótko paznokcie i usunąć z nich lakier.
Tylko u nielicznych (u ok. 5 - 10%) zdarza się, że skurcze macicy poprzedzone są odpłynięciem wód płodowych, tzw. poprzedzających, czyli znajdujących się między częścią przodującą płodu a ujściem wewnętrznym macicy. Sytuacja ta nie oznacza wprawdzie początku porodu, ani też nie powinna spowodować pośpiechu w udaniu się do szpitala, lecz nie należy z tym zwlekać. Być może zachodzi konieczność podawania leków pobudzających macicę do skurczów, aby urodzić dziecko przed 24 godzin od odpłynięcia wód płodowych. Jest to o tyle ważne, że po tym czasie, w trosce o dobro dziecka, zasadne jest stosowanie antybiotyków.
Udając się do porodu biżuterię i większą sumę pieniędzy należy pozostawić w domu, ponieważ żaden szpital za ich zaginięcie nie ponosi odpowiedzialności. Potrzebny jest tylko zegarek z sekundnikiem, który umożliwi Państwu śledzenie czasu trwania skurczów i odstępów między nimi.
Książki, które warto przeczytać:
- De Lyser F.: Jane Fonda przyszłym matkom. Wyd. Alfa, Warszawa, 1990.
- Eisenberg A., Murkoff H., Hatway S.: W oczekiwaniu na dziecko. Wyd. Rebis, Poznań, 1994.
- Fijałkowski W.: Spotkania w szkole rodzenia. PZWL, Warszawa, 1987.
- Fijałkowski W.: Rodzi się człowiek. PZWL, Warszawa, 1987.
- Fijałkowski W.:Dar rodzenia. IW PAX, Warszawa 1987.
- Kitzinger S.: Karmienie piersią. PZWL, Warszawa, 1988.
- Library G.: 500 pytań do młodych rodziców. PZWL, Warszawa, 1991.
- Nees-Delaval B.: Będziemy rodzicami. Nowoczesny poradnik: ciąża, poród, wychowanie dziecka. Wyd. Muza, Warszawa, 1994.
- Radowicki S.: Ciąża, poród, połóg. PZWL, Warszawa, 1989.
- Sternadel Z. /red/ : Kobieta, mężczyzna, dziecko. PZWL, Warszawa, 1991.
- Traca S.: Będziemy mieli dziecko. PZWL, Warszawa, 1986.